O SIBO i innych trudnych słowach, które nas przerastają
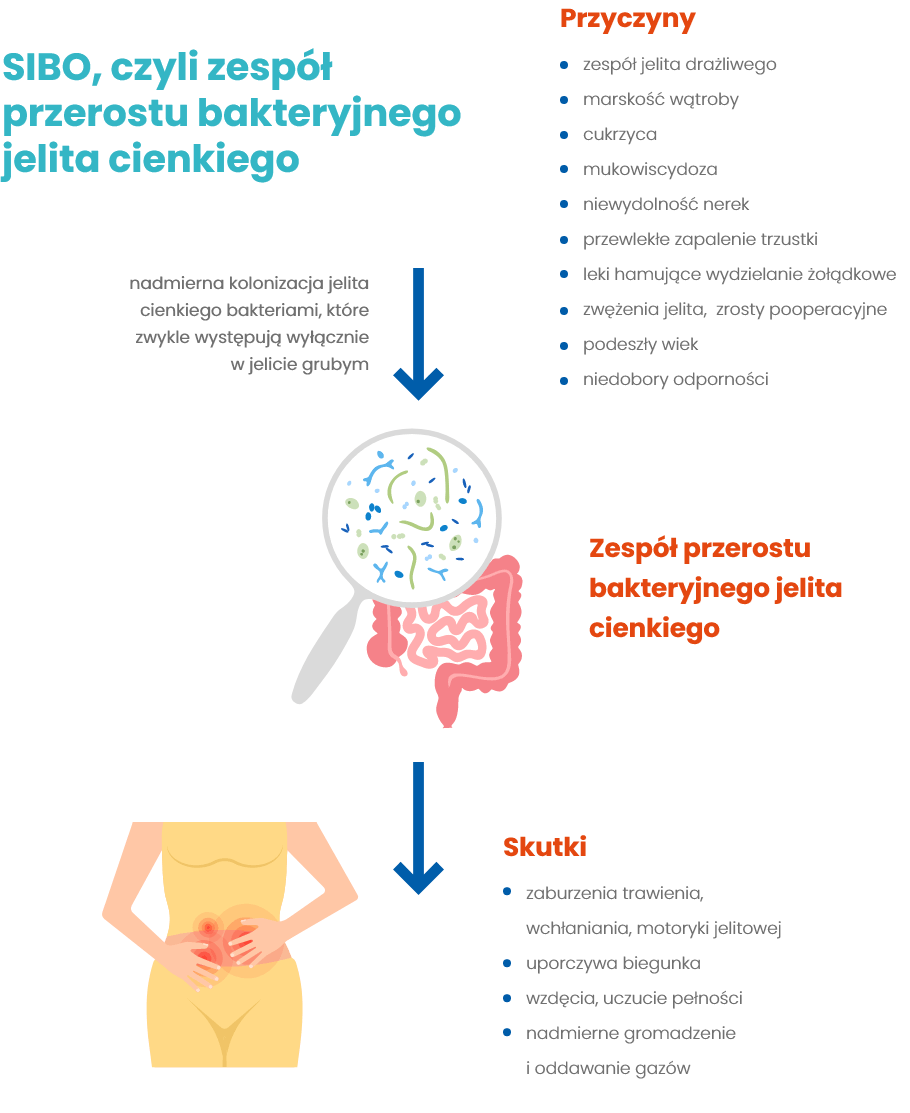
SIBO, czyli zespół przerostu bakteryjnego jelita cienkiego
Często słyszymy o suplementacji i odbudowaniu mikroflory jelitowej. A co w przypadku, gdy bakterii jest w jelicie za dużo? Okazuje się, że to poważny problem zdrowotny. Przeczytaj artykuł i dowiedz się najważniejszych informacji o SIBO, jego przyczynach objawach, możliwościach leczenia..
Czym jest właściwie SIBO?
To nazwa zaburzenia mikroflory jelitowej – skrót od angielskich słów „small intestinal bacterial overgrowth”. Polega na nadmiernej kolonizacji jelita cienkiego bakteriami, które zwykle występują wyłącznie w jelicie grubym. W warunkach prawidłowych nadmiernej kolonizacji jelita cienkiego zapobiegają liczne mechanizmy obronne: kwaśny sok żołądkowy, żółć, enzymy trzustkowe, prawidłowa perystaltyka jelit oraz zastawka krętniczo-kątnicza. Zaburzenia tych mechanizmów mogą prowadzić do rozwoju SIBO.
Co jest przyczyną wystąpienia SIBO?
Do głównych przyczyn SIBO należą zaburzenia czynnościowe i motoryczne takie jak np. zespół jelita drażliwego (IBS). Pozostałe możliwe przyczyny to: zwężenia jelita, zrosty pooperacyjne, choroby metaboliczne i układowe takie jak cukrzyca, przewlekłe zapalenie trzustki, mukowiscydoza, marskość wątroby, niewydolność nerek, leki hamujące wydzielanie żołądkowe, niedobory odporności, a także podeszły wiek.
Jakie są skutki i jak leczyć SIBO?
Nadmierny rozwój bakterii w jelicie cienkim powoduje wiele niekorzystnych efektów: zaburzenia trawienia, wchłaniania, a także motoryki jelitowej. Fermentacja węglowodanów w świetle jelita cienkiego, za którą odpowiadają bakterie, daje uporczywą biegunkę, wzdęcia, uczucie pełności oraz nadmierne gromadzenie i oddawanie gazów.
Aby usunąć rozrost bakterii i spowodować ustąpienie objawów w leczeniu SIBO stosuje się antybiotyki. Pomocne może okazać się także stosowanie odpowiedniej diety.
IBS
Kolejny skrót, o którym często słyszymy, a który nie do końca jest jasny. Czy każdy ból brzucha, zmiana rytmu wypróżnień to już IBS? Co oznacza stwierdzenie, że jest to zaburzenie czynnościowe? Na czym polega ta choroba i jakie są możliwości jej leczenia?
Czym jest IBS? Co to jest zaburzenie czynnościowe?
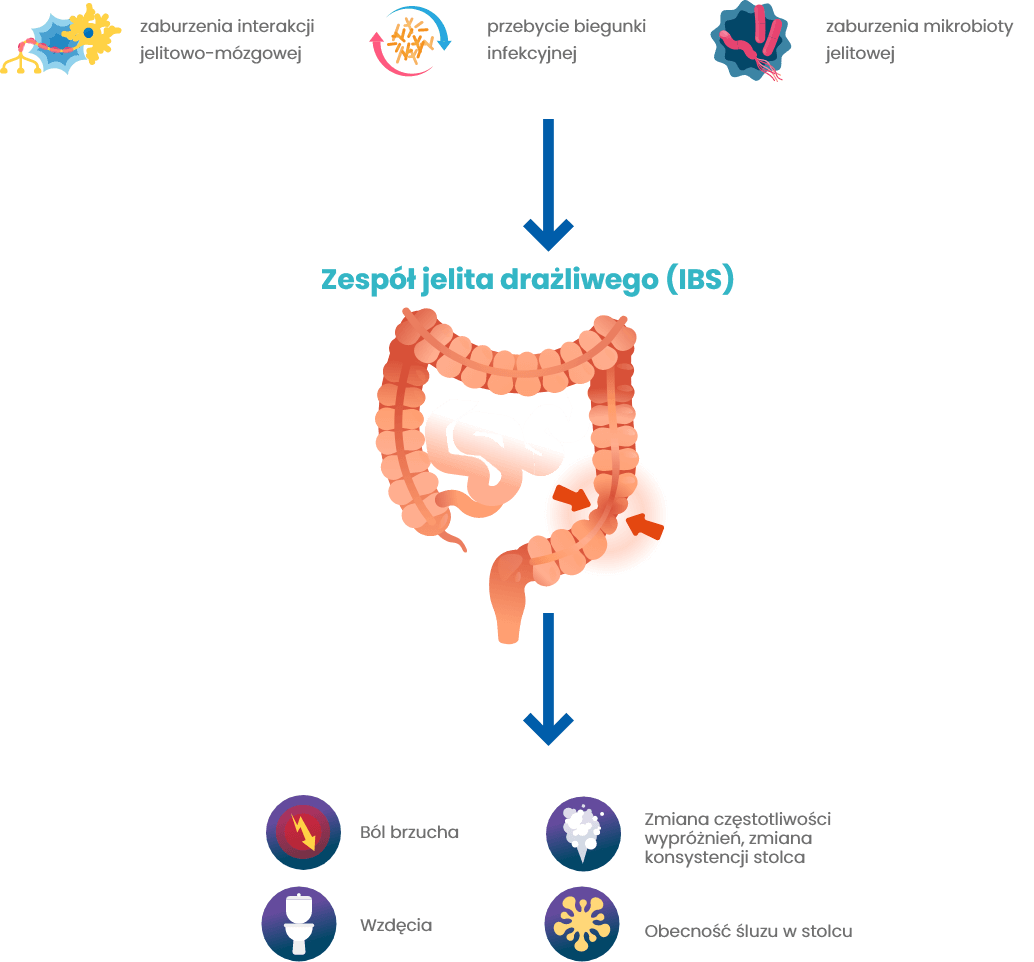
Zespół jelita drażliwego (IBS, irritable bowel syndrome) to choroba czynnościowa jelit. Oznacza to, że w badaniach obrazowych (USG, gastroskopia czy kolonoskopia) nie stwierdza się żadnych zmia,n a pomimo to chory odczuwa dotkliwe dolegliwości. Wynikają one z zaburzeń czynności jelit.
IBS należy do najczęstszych zaburzeń czynnościowych przewodu pokarmowego, które istotnie pogarsza jakość życia dotkniętych nią osób.
Choroba ta występuje częściej w krajach wysokorozwiniętych, dotyczy tam nawet 20% populacji, częściej kobiet po 30 roku życia.
Objawy i przyczyny choroby
W zespole jelita drażliwego nawracające bóle brzucha mają związek z defekacją lub ze zmianą częstości wypróżnień i/lub konsystencji stolców.
Przyczyna choroby jest złożona i nie do końca wyjaśniona. Najważniejszą rolę odgrywają zaburzenia w komunikacji pomiędzy jelitami a mózgiem. Ich istotnym elementem są zaburzenia mikrobioty jelitowej. We wzajemnym oddziaływaniu jelit na mózg i mózgu na jelita biorą udział: układ nerwowy, hormony i inne czynniki, na które wpływają między innymi bakterie jelitowe. Właściwy skład mikrobioty jelitowej jest więc bardzo ważny dla utrzymania zdrowia. Z kolei zaburzenie mikrobioty jelitowej— dysbioza — może mieć znaczenie w występowaniu objawów IBS.
Jak rozpoznać IBS?
Charakterystycznym objawem jest ból brzucha, najczęściej umiejscowiony w podbrzuszu, nawracający minimum jeden dzień w tygodniu przez ostatnie trzy miesiące, związany z defekacją, zmianą częstotliwości wypróżnień lub zmianą konsystencji stolca.
Wiele osób z IBS skarży się także na nawracające wzdęcia, uczucie parcia na stolec lub uczucie niepełnego wypróżnienia, zmianę liczby oddawanych stolców, obecność śluzu w stolcu. Jeżeli zauważasz u siebie objawy sugerujące IBS musisz udać się do lekarza, ponieważ rozpoznanie można postawić dopiero po wykluczeniu innych chorób przewodu pokarmowego.
Jak leczy się IBS?
U każdego pacjenta lekarz indywidualnie dobiera odpowiednią terapię. Leczenie zależy przede wszystkim od dominującego objawu choroby. W przypadku uporczywych biegunek stosuje się leki przeciwbiegunkowe, w przypadku zaparć – przeczyszczające, w przypadku uciążliwych bólów brzucha – rozkurczowe i przeciwbólowe. Stosuje się także leki przeciwdepresyjne i psychoterapię, gdyż stres ma związek z nasileniem objawów. Pomocna może okazać się także zmiana diety. U 30 – 85% osób z IBS może występować SIBO. Poprawę przynosi im dieta z ograniczeniem pokarmów zawierających FODMAP.
Prawie 20% dorosłych z IBS ma nietolerancję laktozy. Usunięcie z diety produktów z laktozą może zmniejszyć nasilenie objawów.
FODMAP
Jesteś tym co jesz – bez wątpienia dieta ma znaczący wpływ na nasz organizm. Jest polecana zarówno osobom zdrowym jak i chorym. W drugim przypadku odpowiednie odżywianie może zmniejszyć dolegliwości towarzyszące chorobie. W artykule zajmiemy się dietą FODMAP, która może mieć korzystne działanie dla osób z zaburzeniami jelitowymi.
Co to jest FODMAP?
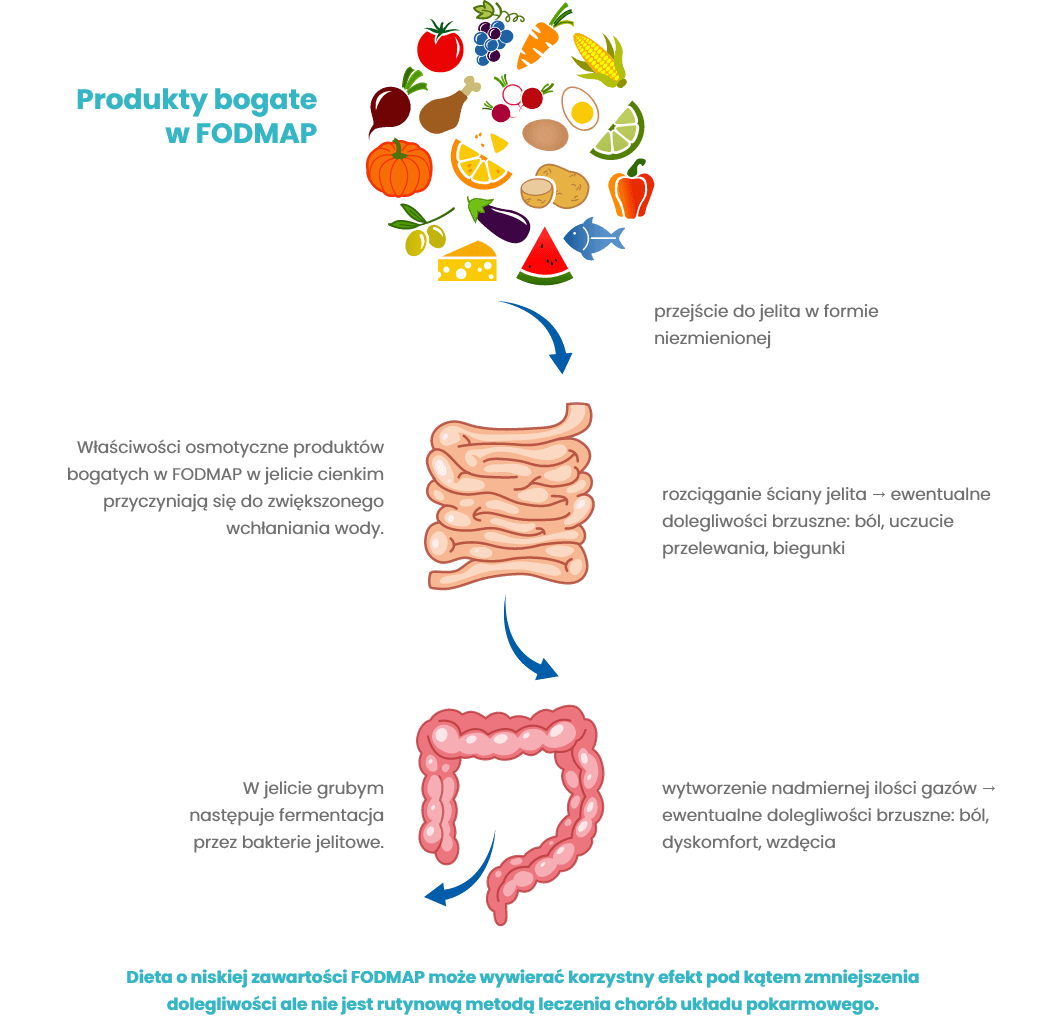
FODMAP to określenie obejmujące grupę krótkołańcuchowych węglowodanów słabo wchłanianych, szybko fermentujących, o wysokim ciśnieniu osmotycznym. Ich nazwa pochodzi od angielskich słów „Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols.
Zaliczamy do nich:
- fruktozę (owoce, miód, syrop glokozowo-fruktozowy)
- laktozę (produkty mleczne)
- fruktany (pszenicy, czosnek, cebula)
- galaktany (rośliny strączkowe)
- poliole (mannitol, sorbitol, ksylitol).
Jak FODMAP wpływają na organizm?
Produkty bogate w FODMAP przechodzą do jelita w formie niezmienionej, a dzięki swoim właściwościom osmotycznym, w jelicie cienkim przyczyniają się do zwiększonej absorpcji (wchłaniania) wody. Następie przechodzą do jelita grubego i ulegają fermentacji przez bakterie jelitowe.
U osób z chorobami układu pokarmowego m.in. zespołem jelita drażliwego (IBS) czy z nieswoistymi chorobami zapalanymi jelit (wrzodziejące zapalanie jelita grubego czy choroba Leśniewskiego Crohna) produkty te mogą nasilać dolegliwości takie jak ból, uczucie przelewania, biegunki czy wzdęcia.
Dieta o niskiej zawartości FODMAP może wywierać korzystny efekt pod kątem zmniejszenia dolegliwości ale nie jest rutynową metodą leczenia chorób układu pokarmowego. Badania w zakresie skuteczności diety FODMAP najczęściej dotyczą osób z zespołem jelita drażliwego (IBS).
Na czym polega dieta FODMAP?
Dieta FODMAP (low-FODMAP albo L-FODMAP) to modyfikacje dietetyczne, które pozwalają w dłuższej perspektywie czasu na zmniejszenie dolegliwości bez stosowania restrykcyjnej diety.
Dieta składa się z trzech etapów.
Najpierw z diety eliminuje się produkty o wysokiej zawartości FODMAP i zastępuje je produktami o niskiej zawartości FODMAP.
| Duża zawartość FODMAP | Mała zawartość FODMAP |
|---|---|
| kalafior, brukselka, kapusta, czosnek, zielony groszek, buraki | bakłażan, fasolka szparagowa, papryka, marchew, ogórek, sałata, ziemniak, pomidor |
| jabłka, wiśnie, brzoskwinie, gruszki, śliwki, arbuz | banany, winogrona, pomarańcze, truskawki, ananas |
| mleko krowie, twaróg, mleko sojowe | ser żółty, mozzarella, camembert, feta, mleko bez laktozy |
| wypieki na bazie żyta, pszenicy, jęczmienia, płatki śniadaniowe | mąka owsiana, kukurydziana, ryżowa, chleb na zakwasie, komosa ryżowa |
| orzechy nerkowca, pistacje | orzechy włoskie, orzeszki ziemne, pestki dyni |
| miód, słodziki, produkty z syropem glukozowo-fruktozowym | ciemna czekolada, syrop klonowy, cukier |
Kolejny etap polega na stopniowym włączaniu produktów bogatych w FODMAP (najlepiej 1 produkt co 3 dni).
Trzeci etap to personalizacja diety - stworzenie indywidualnej diety, która będzie mogła być stosowana przez dłuższy czas z jak najmniejszą ilością ograniczeń.
https://lekarz.mp.pl/gastrologia/wytyczne/245460,postepowanie-w-zespole-rozrostu-bakteryjnego-jelita-cienkiego, dostęp 17.08.2021
Adrych K., Zespół jelita drażliwego w świetle najnowszych wytycznych, Varia Medica 2019 tom 3, nr 2, strony 89–95
https://www.mp.pl/zespol-jelita-drazliwego
https://ncez.pzh.gov.pl/choroba-a-dieta/dieta-fodmap-zasady-i-zastosowanie
https://www.mp.pl/pacjent/dieta/diety/diety_w_chorobach/111607,dieta-fodmap-dieta-zalecana-w-zespole-jelita-drazliwego